DIAGNOSTIC DU MELANOME
Symptômes
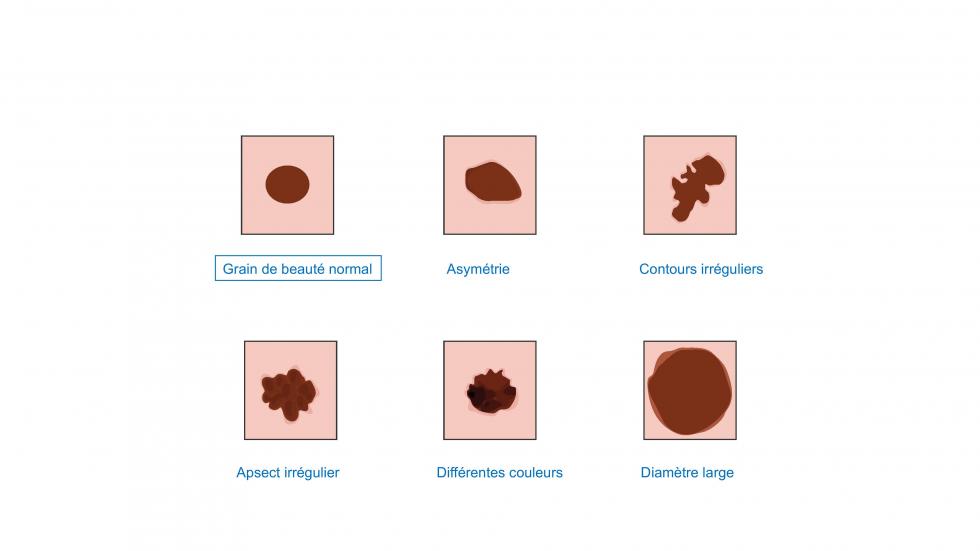
80% des mélanomes cutanés se développent à partir d’une peau saine, c’est-à-dire sans tache ou lésion. Ils apparaissent comme une tache pigmentée qui ressemble à un grain de beauté mais différent des autres déjà présents !
Leur forme est souvent asymétrique aux contours irréguliers et aux couleurs inhomogènes avec une taille croissante dans le temps.
Dans 20 % des cas, ils se développent à partir d’un grain de beauté préexistant.
Souvent, c’est l’apparition d’une tache irrégulière différente des autres, d’une modification d’un grain de beauté́ jusqu’alors stable qui alerte sur la possibilité du diagnostic de mélanome.
Il peut être trouvé, bien sûr par votre médecin généraliste ou dermatologue mais finalement, c’est vous ou vos proches qui le découvrez dans la majorité des cas.
Diagnostic
Le diagnostic repose sur différents examens :
- Un examen clinique général
Le diagnostic clinique est posé sur la base de la combinaison de trois approches :
- Les critères de la règle ABCDE
- Asymétrie,
- Bordures irrégulières,
- Couleur inhomogène,
- Diamètre de plus de 5 mm,
- Évolution
- La comparaison intra individuelle de l’aspect de la lésion suspectée.
- Évaluation de son évolution dans le temps.
La dermoscopie utilisé par le dermatologue pour examiner la peau peut permettre d’étayer le diagnostic et est utilisé pour évaluer les lésions pigmentées et non pigmentées.
La photographie séquentielle du corps entier et la dermoscopie numérique séquentielle peut améliorer la détection précoce du mélanome chez les sujets à haut risque avec un nombre de naevi élevé. Enfin, la microscopie laser confocale peut donner une évaluation approfondie des lésions cutanées pour lesquelles un doute clinique persiste. Cette technique n’est pas disponible dans tous les centres.
l’exérèse diagnostique : Aucun critère clinique n’est discriminatif de manière absolue. La clinique permet de suspecter ce diagnostic mais seule l’histologie permettra la confirmation diagnostique et pronostique (stade). Pour cela, la totalité de la lésion est enlevée par le dermatologue afin d’être analysée au laboratoire d’anatomopathologie.
Le geste est simple et réalisé le plus souvent sous anesthésie locale, il dure moins d’une demi-heure et est réalisé en ambulatoire dans la grande majorité des cas. Vous pouvez rentrer chez vous le jour même et les points de suture sont enlevés par une infirmière à domicile.
On ne fait jamais de biopsie (c’est-à-dire enlever seulement une toute petite partie de la lésion pour l’analyse) car le risque est de sous-estimer l’épaisseur tumorale. Cependant, il existe des exceptions (mélanome acral lentigineux, Dubreuilh et mélanome sur naevus congénital) car ce sont des lésions de grande taille, le siège de la lésion peut poser problème ou le geste peut-être à discuter (greffe, amputation…).
Étendue de la maladie
L'étendue de la tumeur au moment du diagnostic est un des critères déterminants dans le choix d'un traitement adapté à votre situation.
Les examens suivants peuvent être réalisées :
une tomographie par émission de positons (TEP) ou un scanner .
Pour déterminer le stade du mélanome, les médecins prennent en compte :
- la localisation précise de la tumeur et son étendue;
- l’atteinte ou non des organes voisins, les ganglions lymphatiques, (métastases régionales)
- la présence ou non de métastases dans d’autres parties du corps (métastases à distance).
En fonction de ces différents critères, le cancer est ensuite classé dans l’un des 4 stades. Ces stades sont numérotés de I à IV.
Un scanner ou tomodensitométrie (TDM)
C’est quoi ?
C’est un examen, non douloureux, qui permet d’obtenir des images en coupes fines de votre corps, grâce à un appareil qui projette des rayons X.
Pourquoi le faire ?
L’objectif est de permettre une analyse précise d’une région. Toutefois, cela ne donnera aucune indication la nature cancéreuse ou non des possibles anomalies retrouvées.
Déroulement ? :
L’appareil est constitué d’un lit d’examen et d’un gros anneau.
Un faisceau de rayons X dirigé sur le corps permet d’obtenir plusieurs centaines de radiographies.
Les radiographies sont transmises à un ordinateur, qui reconstitue des images du corps dans les trois dimensions.
Généralement, un produit de contraste à base d’iode est injecté avant ou pendant l’examen. Ce produit met en évidence certains aspects du corps, notamment les vaisseaux sanguins et facilite l’interprétation des images.
Durée ? : environ 15 minutes
La tomographie par émission de positons ou TEP en abrégé est parfois connue sous le nom de PET scan, abréviation de l'anglais Positron Emission Tomography. Le terme utilisé en France est TEP.
C’est quoi ?
C’est un examen d'imagerie médicale fonctionnelle qui permet de mesurer en trois dimensions l'activité métabolique des tissus.
Pourquoi le faire ?
L’objectif est de permettre une analyse précise d’une région. Le TEP peut détecter des cellules inflammatoires qu’elles soient d’origine tumorale, infectieuse ou de tout autre pathologie qui fait appel au processus de l’inflammation (telles que certaines pathologies non cancéreuse..). Enfin, certains organes concentrent le traceur de manière physiologique c’est le cas du cerveau qui est un puissant consommateur de glucose et les voies urinaires qui permettent l’élimination du produit
Déroulement ?
Le TEP est couplée à un scanner et permet de ce fait une meilleure étude morphologique et une localisation anatomique plus précise.
Pour faire cette observation, un infirmier va vous injecter un traceur faiblement radioactif, type 18F-FDG.
Ce traceur est semblable au glucose qui est habituellement capable de se fixer au niveau certains tissus et ce traceur va émettre, de façon temporaire, des rayonnements qui seront détectés et analysés par un tomographe à émission de positrons.
Pour la réalisation de l'examen, vous devez rester à jeun 6 heures avant l'examen.
Il est toutefois permis de boire de l'eau ou du café noir (sans lait ni sucre) et de prendre vos médicaments habituels.
Durée ? : L’examen de TEP-scanner est relativement long. Il faut prévoir environ 2 heures
Le bilan a plusieurs objectifs :
- Affirmer le diagnostic de cancer et en préciser le type le cas échéant
- Déterminer l’étendue du cancer
- Recueillir les facteurs prédictifs connus de réponse aux traitements
- Identifier les contre-indications éventuelles aux traitements
Si le délai entre la découverte de « quelque chose d’anormal » et le début d’un traitement peut parfois sembler long, l’ensemble des examens permet de définir la proposition de traitement la mieux adaptée
